Консервативное лечение артроза - что останавливает разрушение хряща
Диагностика деформирующего артроза основывается на результатах объективного и рентгенологического исследования.
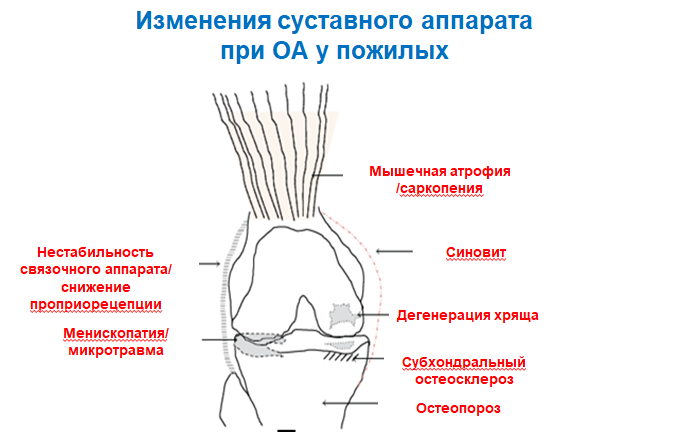
Жалобы: Первым клиническим симптомом деформирующего артроза коленного сустава является боль, усиливающаяся при движениях или нагрузке на сустав, к концу дня, при охлаждении и в сырую погоду и проходящая в покое и тепле. С болью связаны жалобы на хромоту, необходимость в дополнительной опоре при ходьбе на трость, затруднения при подъёме или спуске по лестнице, а также при подъёме со стула или кресла. По мере прогрессирования заболевания появляется ограничение амплитуды движений (контрактура), крепитация, деформация сустава и увеличение его в размерах, периодические синовиты.
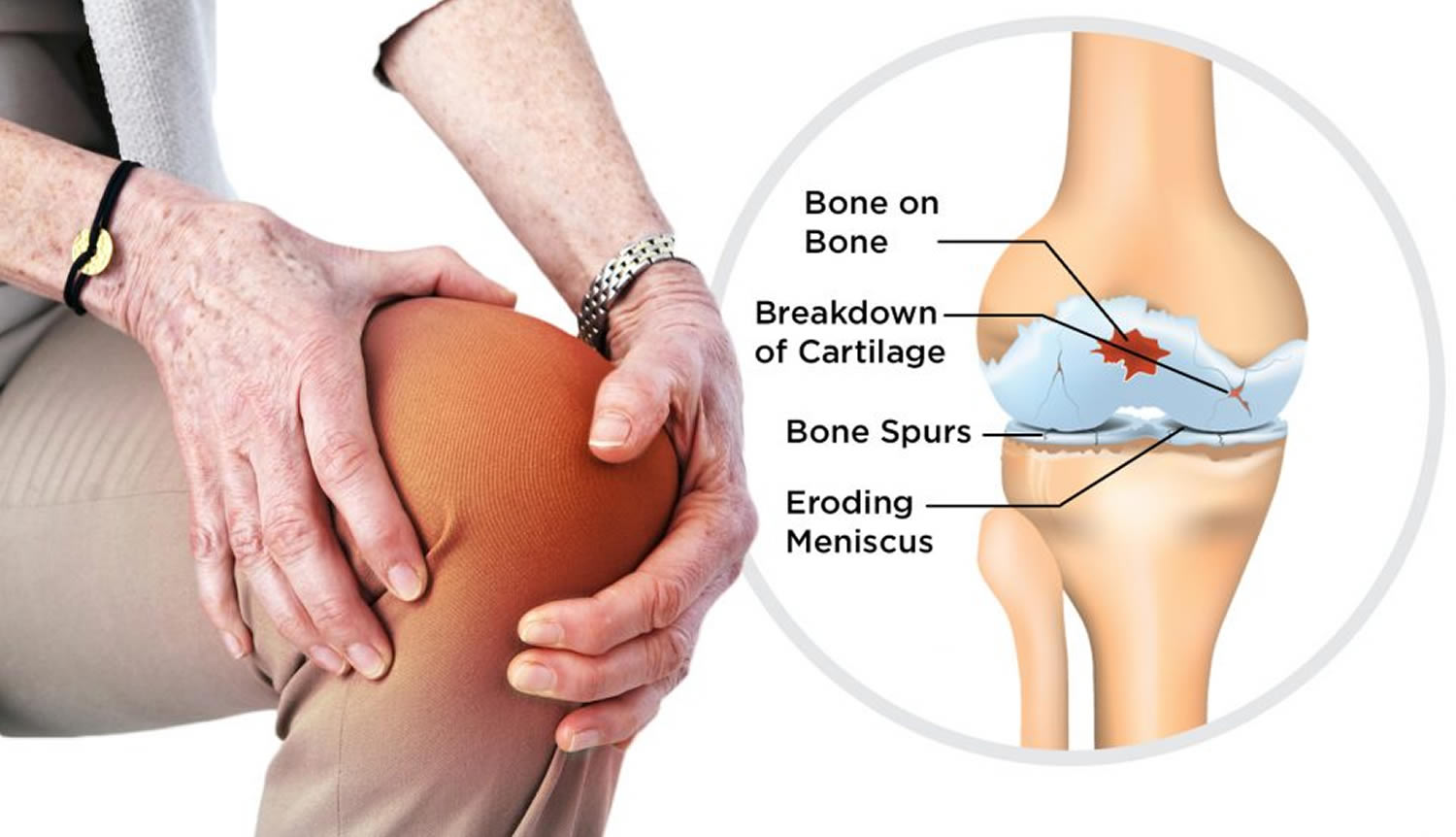
Рентгенологические признаки ОА:
- сужение суставной щели;
- субхондральный склероз;
- остеофиты по краям суставных поверхностей и в местах прикрепления связок;
- кисты в эпифизах;
- изменение формы эпифизов.
Рентгенография коленного сустава выполняется в прямой (передне - задней) и боковой проекциях. Для дополнительной оценки бедренно-надколенникового сочленения используется аксиальная проекция надколенника.
На начальных этапах развития гонартроза, когда патологический процесс чаще всего локализован преимущественно в одном из отделов коленного сустава, выявить сужение суставной щели помогает выполнение рентгенографии в прямой проекции с осевой нагрузкой. Для количественной оценки степени деформации «золотым стандартом» считается рентгенография всей нижней конечности, в положении пациента стоя, захватывающая область тазобедренного и голеностопного суставов.
Следует подчеркнуть, что рентгенологические признаки заболевания появляются позже начальных морфологических изменений в суставе, в связи с чем, диагностика ранних этапов патологического процесса с помощью данного метода исследования невозможна. В это ситуации более информативна магнито-резонансная томография (МРТ) коленного сустава, позволяющая выявить начальные дегенеративно– дистрофические изменения суставного хряща до появления рентгенологических признаков заболевания: все степени изменения хряща от отёка до истончения, разволокнения и растрескивания, состояние субхондральной костной ткани, "хондрофиты", воспаление синовиальной оболочки и т.п.
Кроме этого можно оценить состояние крестообразных связок и менисков. При наличии специального программного обеспечения возможен точный расчёт общего объёма поражённого хряща и изменённых участков субхондральной кости. Из инвазивных методов обследования наиболее информативна артроскопия коленного сустава, при которой возможна прямая визуализация как хряща, так и остальных внутрисуставных образований.
Диагностические критерии, предложенные американским колледжем ревматологии (ACR: American college of rheumatology) для деформирующего артроза коленного сустава включают:
БОЛЬ в коленом суставе + ОСТЕОФИТЫ на рентгенограмме
И по крайней мере ОДИН из перечисленных ниже показателей:
– возраст > 50 лет;
– утренняя скованность, продолжительностью менее 30 минут;
– крепитация при движениях.
Лечение. При лечении больных гонартрозом в зависимости от стадии заболевания применяются как неоперативные, так и хирургические методы.
Неоперативное лечение показано при I–II стадии, в то время как хирургическое – при II-III стадии или случаях неэффективности консервативной терапии больных с I стадией процесса.
Неоперативное лечение.
Неоперативное лечение складывается из немедикаментозных и фармакологических методов воздействия.
Целью консервативного лечения является стабилизация дегенеративно– дистрофического процесса и перевод его в фазу клинической компенсации. Практические задачи заключаются в уменьшении выраженности болевого синдрома, поддержании или восстановлении амплитуды движений в коленном суставе и купировании синовита, если он имеется.
План лечения должен быть индивидуализирован с учётом имеющихся у пациента сопутствующих соматических заболеваний, при которых может быть противопоказан тот или иной способ немедикаментозного или фармакологического воздействия.
Немедикаментозная терапия.
Модификация нагрузок и разгрузка поражённого сустава: избегание воздействия динамических и статических факторов, повышающих осевую нагрузку на коленный сустав (бег, длительная ходьба, прыжки, подъём тяжестей, пребывание в однообразной рабочей позе и т.п.); ношение обуви с хорошо амортизирующей подошвой; дополнительная опора на трость или костыль в руке, противоположной поражённому суставу. Уровень доказательности: 3-4, рейтинг рекомендации: D.
Лечебная физкультура, направленная на укрепление мышц бедра и голени – признана наиболее эффективным методом снижения болевых ощущений и улучшения функции сустава в долгосрочной перспективе (Jan M.H. Et al, 2009; Coleman S. et al., 2012). Уровень доказательности: 1, рекомендации высокой силы: A.
Снижение веса при наличии избыточной массы тела (BMI ≥ 25) (Lee R., Kean W.F., 2012) Уровень доказательности: 2, рейтинг рекомендации: C.
Ортезирование. Ортезы (брейсы) – за счёт моделируемых боковых рёбер жёсткости и шарниров позволяют изменить механическую ось конечности для разгрузки внутреннего или наружного отдела сустава и при помощи стабилизаторов центрировать движение надколенника относительно мыщелков бедренной кости при наличии его латерального подвывиха) (Kirkley A et al, 1999; Brouwer RW et al., 2006; Van-Raaij TM et al., 2010) Уровень доказательности: 2, рейтинг рекомендации: C.
Клиновидные стельки – их применение у больных гонартрозом не рекомендуется (Maillefert JF et al., 2001; Pham T. et al., 2004; Baker K. et al., 2007; Bennell KL et al., 2011)/ Уровень доказательности: 2, рейтинг рекомендации: А.
Массаж, гидромассаж мышц бедра и голени (Perlman AI et al., 2006); Уровень доказательности: 3, рейтинг рекомендации: С.
Физиотерапевтические процедуры (озокеритовые и парафиновые аппликации, криотерапия, лазеротерапия, магнитотерапия, УВЧ, ультразвук, индуктотермия, синусоидальные модулированные токи, микроволновая терапия, лекарственный электрофорез с анальгином, новокаином, салицилатом натрия, химотрипсином, фонофорез с гидрокортизоном, сероводородные, серные и радоновые ванны и т.д) (Fary RE et al., 2011; Yang PF et al., 2011; Atamaz FC et al., 2012) Уровень доказательности:: 3, рейтинг рекомендации: C.
 |
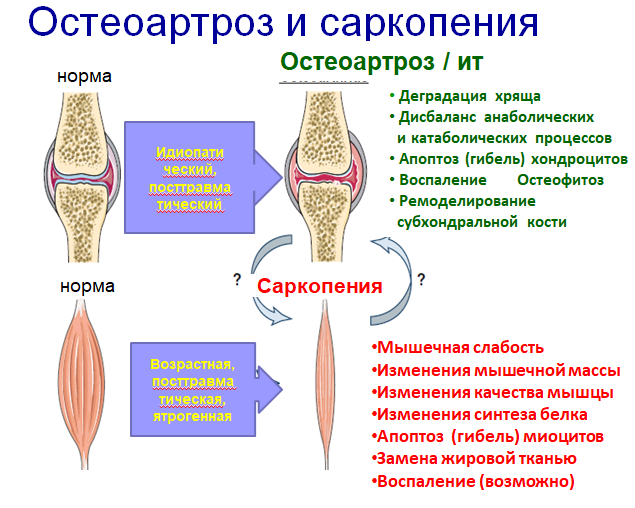
Консервативное лечение может помочь отсрочить операцию по замене сустава. При этом, самым важным элементом является укрепление мышц. Установлено, что примерно одна треть больных с ортопедической патологией в Республике Казахстан - это больные с деформирующим артрозом различной этиологии. Уже в 40-летнем возрасте значительная часть населения земного шара страдает дегенеративно-дистрофическими поражениями одного или нескольких крупных суставов (преимущественно тазобедренного и коленного), а у лиц старше 60 лет его частота доходит до 80 - 100% . Хотя остеоартроз преобладает в пожилом и старческом возрасте, его нельзя отнести к болезням старости, так как он не редкость в 40 - 30 и даже 20 лет. |
В основном, средства идут на физиотерапию и медикаменты. В крайних случаях, пациенты нуждаются в замене больных суставов на искусственные.
Однако, прежде чем говорить об операции по замене пораженного заболеванием сустава, существует множество консервативных методов лечения, которые могут избавить пациента от проведения операции.
Самая важная цель: как можно раньше предотвратить риск развития артроза и не допустить дальнейшего изнашивания хряща. Этому особенно способствует сильная мускулатура.
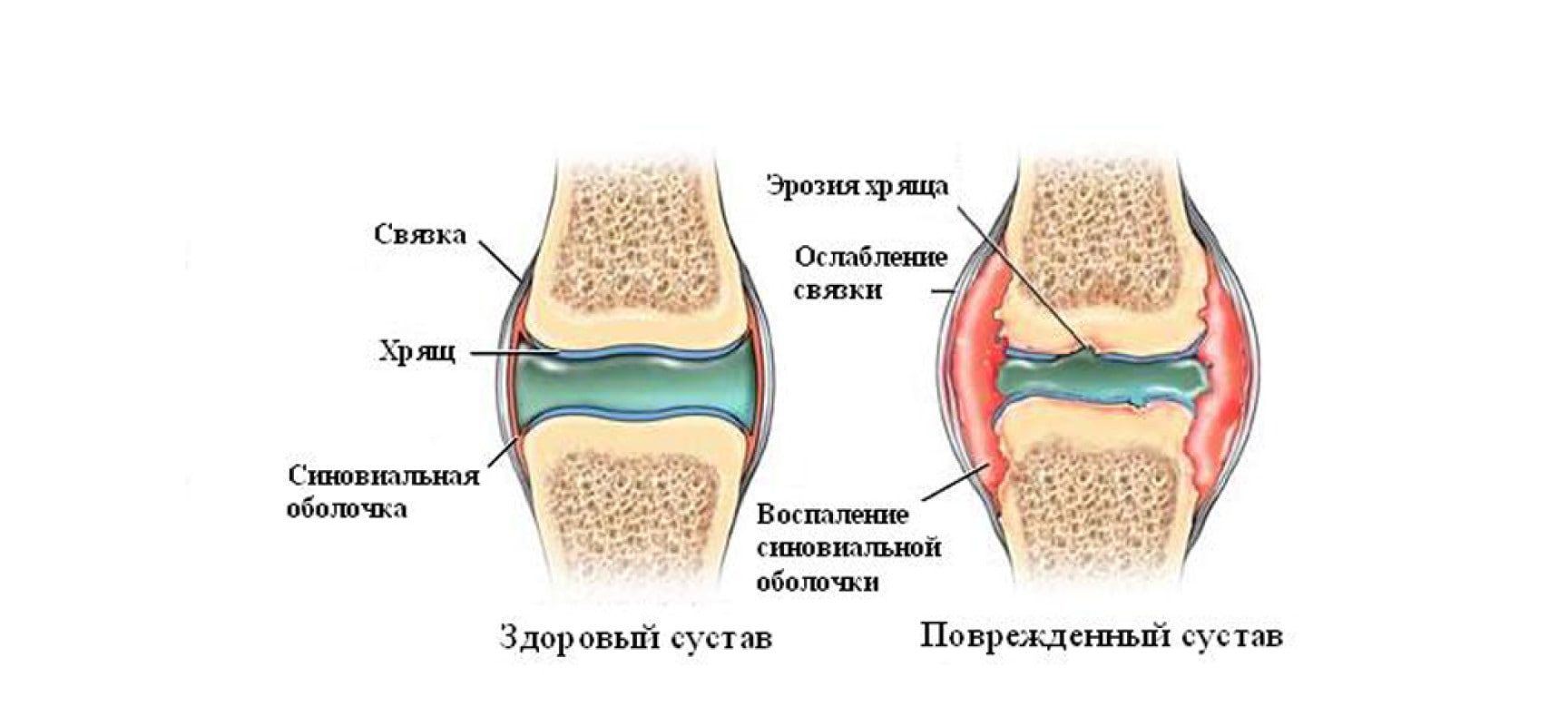 |
Суставной хрящ покрывает суставные концы костей в любом суставе. Ткань суставного хряща имеет плотноэластическую консистенцию, подобную консистенции популярных кондитерских изделий “мармеладные медвежата”, которые некоторое время “плавали” в воде: в состав этой желеобразной субстанции входят белки, углеводы и минеральные вещества. Толщина суставного хряща в коленном суставе составляет около 5-6 мм. В коленном суставе толщина суставного хряща составляет до одного сантиметра, а в суставах пальцев - около одного миллиметра. Эластичный слой существует везде, где кости близко соприкасаются между собой, как, например, в суставах. |
В теле человека – 68 суставов. Хрящ является идеальным амортизатором.
Во время ходьбы, он поглощает давление, направленное на кости тазобедренного, коленного и голеностопного суставов. Резиноподобный слой представляет собой чудо природы - и, к сожалению, является быстроизнашивающейся частью организма.
Хрящ имеет “слабое место”: он не регенерируется.
Если в хряще возникают трещины или он становится пористым, то поверхности сустава трутся друг о друга, действуя, как наждачная бумага, приложенная к чувствительным слоям. Со временем, основные кости деформируются, они меняют свою структуру, теряют подвижность. Без обычного количества хряща кости трутся между собой, что причиняет боли, вызывает отечность и скованность, сустав может воспалиться. Пострадавшие избегают двигаться - что еще больше усугубляет ситуацию.
Поскольку хрящ не подключен к кровотоку, то питательные вещества он получает только в том случае, если он регулярно омывается синовиальной жидкостью, которая обеспечивает питание суставного хряща. Однако, это происходит только в том случае, если человек двигается, иначе синовиальная жидкость не может эффективно проникать в ткань хряща и нести туда питательные вещества. Таким образом, если суставы человека не двигаются, то крайне чувствительная масса хряща - высушивается, что наносит суставному хрящу большой ущерб.
Подобно автомобильной магистрали, на которой с годами стирается дорожное покрытие, хрящевой слой с возрастом может уменьшиться.
 |
 |
Артроз - это не просто явление, связанное со старением.
Немецкие исследования показывают при каких условиях возникает артроз. Достаточно только сильного давления на сустав, например, посредством удара, чтобы хрящевые клетки погибли безвозвратно. Это происходит даже тогда, когда хрящевой слой не получает видимых повреждений.
Деградация хряща - что отвечает
В настоящее время исследуется с научной точки зрения, что у многих женщин, снижение секреции половых гормонов - таких как прогестерон и эстроген - в период постменопаузы, способствует деградации хряща.
Большой риск для суставов представляют спортивные травмы - часто они поражают колени. Если один из менисков разорван при резком вращательном движении, то хрящевой диск может попасть в полость сустава и стать причиной артроза. Однако, риск развития артроза может быть исключен, прежде чем это превратится в проблему.
Повреждение мениска лечится относительно легко с помощью артроскопии. Для проведения минимально инвазивной процедуры, в сустав вводятся мини-видеокамеры и хирургические инструменты. В зависимости от того насколько большим является повреждение, дефектный мениск сглаживается или сшивается.
Хотя артроз и не является угрожающим жизни заболеванием, однако, он не поддается излечению.
Большую надежду исследователи возлагают на стволовые клетки, которые могут дифференцироваться в разные типы клеток различных тканей.
Если деградация хряща началась, то ее можно замедлить только доступными в настоящее время средствами.
 |
Консервативные методы лечения фокусируются на облегчении боли и сохранении подвижности суставов в течение длительного времени. Как долго можно таким образом лечить пациентов, является индивидуальным: Здесь нет фиксированного предела, после которого можно было бы рекомендовать пациенту замену сустава. И до тех пор, пока мы можем лечить боль с помощью консервативных методов, мы, за некоторыми исключениями, не рекомендуем операцию. |
Консервативные методы лечения фокусируются на облегчении боли и сохранении подвижности суставов в течение длительного времени. Как долго можно таким образом лечить пациентов, является индивидуальным: Здесь нет фиксированного предела, после которого можно было бы рекомендовать пациенту замену сустава. И до тех пор, пока мы можем лечить боль с помощью консервативных методов, мы, за некоторыми исключениями, не рекомендуем операцию.
Сама по себе терапия в последние годы практически не изменялась и существенно не совершенствовалась.
Физиотерапия имеет в арсенале очень эффективные современные методы, такие как ударно-волновая терапия, контактная диатермия (текар терапия), высокоинтенсивный лазер.
Наиболее эффективны Корректирующие тренировки для стабилизации околосуставных мышц, массаж, ортопедические средства и медикаменты.
Изменились потребности пациентов, особенно, когда они еще являются молодыми.
Те пациенты, кому сейчас 60 лет и которые страдают от артроза, как правило, не могут быть удовлетворены только приемом обезболивающих медикаментов и теплыми обертываниями больных суставов.
Пациенты хотят вести активный образ жизни, хотят продолжать бегать трусцой или кататься на лыжах.
Для многих пациентов, мы находим решение, стремясь, прежде всего, чтобы их мышцы вокруг суставов стали более сильными. Особенно важными являются силовые тренировки. Сильные мышцы поглощают давление на сустав.
Артроз часто протекает в несколько стадий. Особенно болезненным является, когда из-за отсутствия амортизирующего действия хряща, сустав и окружающие его ткани воспаляются. В этом случае помогают контактная диатермия (текар терапия), высокоинтенсивный лазер, на области сухожилий и триггерных точек ударно-волновая терапия,
Инъекции кортизона, который вводят непосредственно в сустав, применяют при сильной боли и больших очагах воспаления. При внутрисуставных инъекциях существует высокий риск попадания в сустав инфекции. Медицинские специалисты изучили 1528 случаев, при которых с 2005 по 2009 год, после инъекционного введения глюкокортикоидов существовало подозрение на неэффективность лечения. В 278-и случаях, т.е. почти в каждом пятом случае, подозрение подтвердилось.
Средством, которое предпочитают многие пациенты, является гиалуроновая кислота. Она является важнейшим компонентом синовиальной жидкости и хряща. Один грамм гиалуроновой кислоты может связать около шести литров воды. При инъекции гиалуроновой кислоты в сустав, она улучшает вязкость и смазывающие свойства внутрисуставной жидкости, а также облегчает скольжение суставных поверхностей при движении и создает благоприятные условия для скорейшего восстановления хрящевой ткани. Однако, терапия гиалуроновой кислотой не может устранить проблему, лежащую в основе заболевания. Тем не менее, многие пациенты просят назначить им терапию гиалуроновой кислотой.
Доказано также, что инъекции гиалуроновой кислоты оказывают обезболивающий эффект. Для достижения желаемого эффекта, пациенты получают от трех до пяти инъекций с недельным интервалом между каждой.
Также, терапия плазмой собственной крови может облегчить воспаление при артрозе. АКП [ACP] означает “аутологичная кондиционированная плазма". С помощью иглы, кровь берется из руки пациента и помещается в центрифугу, где обрабатывается так, чтобы отделить плазму и тромбоциты. "Вращение" в центрифуге, нацелено на то, чтобы освободить факторы роста из аутогенных тромбоцитов. Затем, врач вводит полученную обогащенную тромбоцитами плазму непосредственно в поврежденный сустав пациента с артрозом. Здесь, аутологичная обогащенная тромбоцитами плазма крови должна вызвать противовоспалительный эффект. Лучшей терапией по-прежнему является та, которая предотвращает дальнейшее разрушение хряща.



 Скачать стоимость услуг
Скачать стоимость услуг